Dr Kojadinovic Željko neurohirurg ONLINE KONSULTACIJE TELEMEDICINA
Autor: Dr sci. med. Željko Kojadinović, neurohirurg i specijalista za lečenje bola
Pre nego nas kontaktirate molimo Vas pročitajte našu Politiku privatnostiiUslove korišćenja.
aTražite dodatno mišljenje?
Ukoliko Vam je dijagnostifikovana bolest mozga, kičme ili živaca i treba Vam mišljenje iskusnog neurohirurga, kontaktirajte nas. Konsultacije su veoma uspešne i plaćaju se.
Tražite brz savet od stručnjaka >> online konsultacije
Funkcionalna neurohirurgija je metoda izbora u lečenju funkcionalnih poremećaja mozga kada konzervativne metode lečenja nisu dale rezultate. Ona se primenjuje kod sledećih funkcionalnih poremećaja: epilepsija, bol, poremećaji pokreta (diskinezije) i psihijatrijski poremećaji
Epilepsija
Epilepsija predstavlja tendenciju ponavljanja epileptičkih napada. Epileptični napad nastaje zbog iznenadne, prekomerne i sinhronizovane aktivnosti nervnih ćelija (neurona) mozga, koja se sama prekida. Tek ponavljani napadi predstavljaju epilepsiju. Jedan napad nije epilepsija, a imaju ga mnogi ljudi tokom života (5% populacije). Svaki čovek ima prag dejstva različitih činilaca koji mogu izazvati epilepsiju. Kod epileptičara je ovaj prag za pojedine činioce smanjen. Incidenca pojave epilepsije je 4-8‰. U 75% epilepsija se javlja pre 20. godine.
Uzroci epilepsije
Prema etiologiji epilepsija može biti:
Primarna – nepoznatog uzroka
Epilepsija koja se javlja u okviru različitih genetskih anomalija i njen tok je predvidiv. Ona uključuje: infantilne i juvenilne absanse, juvenilnu miokloničku epilepsiju, Lennox-Gestaut sy,…
Sekundarna epilepsija nastala na bazi oštećenja mozga od strane različitih bolesti. Ta oštećenja mogu biti: delovanje teratogena, porodjajna trauma, neurotrauma, infarkt mozga, krvarenje, tumor mozga, infekcija, inflamatorno-degenerativne promene,…
Postoji 30 vrsta epileptičnih napada.
Osnovna podela epileptičnih napada je prema tome da li je napad generalizovan (simetrično kreće u obe hemisfere mozga) ili parcijalan (električna aktivnost počinje u odredjenom delu mozga- fokusu)
| Generalizovani napadi | Toničko-klonički napad (grand mal ili «veliki» napad) |
| Absance (petit mal ili «mali» napad) | |
| Mioklonički napad | |
| Tonički napad | |
| Atonički napad | |
| Parcijalni (fokalni) napadi | Jednostavni parcijalni napad – bez poremećaja stanja svesti |
| Kompleksan parcijalni napad – sa poremećajem stanja svesti | |
| Parcijalni napad koji se sekundarno generalizuje | |
| Neklasifikovani napadi |
Dijagnostika i lečenje epilepsije
Djagnostikom i medikamentoznim lečenje epilepsije se bave epileptolozi- neurolozi.
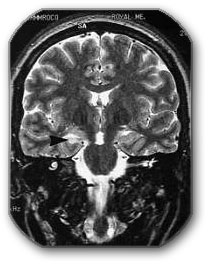
Dijagnostika podrazumeva odredjivanje o kom obliku epilepije se radi i da li je ona, po poreklu, primarna ili sekundarna. Mnogi patološki procesi se manifestuju prvo epilepsijom i tek kada se dalje razviju daju druge simptome. Zbog toga kod prvog epileptičnog napada treba isključiti sekundarnu epilepsiju. Zato je u dijagnostičkoj obradi obavezan MR snimak mozga (CT snimak ne može detektovati mnoge patološke promene u početnoj fazi kada izazivaju samo epilepsiju). Hirurškim lečenjem ovih promena često se može izlečiti epilepsija.
Dijagnostički protokol obuhvata detaljni pregled, EEG, MR snimak mozga. Druge dijagnostičke metode, pogotovo ako se radi o sekundarnoj epilepsiji, zavise od uzroka epilepsije. (lab krvi i urina, oftalmološki pregled, kardiološka obrada, pulmološka obrada,…)
Tumor mozga je redak uzrok epilepsije u dečijoj dobi, dok je kod starijih od 25 god. to slučaj u svega 10%. Benigniji tumori maju veću tendenciju da izazivaju dugotrajnu epilepsiju. (Oligodendrogliom u 80%, glioblastom u 40%, kavernom – cavernoma, meingeom, astrocitom, gliom, …)
Postoperativna epilepsija je prvo javljanje napada tek nakon operacije.
Posttraumatska epilepsija može biti:
- inicijalna – javlja se nek. minuta posle povrede. Nema tendenciju da postane stalna
- rana – javlja se unutar 7 dana posle povrede i ostaje stalna kod 25% odraslih, a redje kod dece.
- kasna – javlja se posle 7 dana. 50% epilepsija se manifestuje unutar prve godine. Posle 4 godine rizik od javljanja epilepsije je mali. U 50% slučajeva se radi o Grand mal napadima kao sekundarno generalizovanim fokalnim epilepsijama. Obično se javlja više napada, ali se redje radi o rezistentnim epilepsijama. Absansi nikada ne nastaju zbog neurotrame. Kasna epilepsija se javlja najčešće kod krvarenja i kontuzija u mozgu ( u 50%) i impresivnih fraktura (u 70% zbog konkomitantne lezije korteksa ispod frakture).
Ukoliko se jave inicijalni ili rani napadi ili se radi o epileptogenim traumama ordinira se antiepileptik (najčešće Carbamazepin ili Fenitoin) i, ukoliko nema napada, lek se ukida posle 12 meseci
Lečenje epilepsije- lekovima
Lečenje ima za cilj da napadi prestanu ili da im se smanji učestalost, a da pacijent pri tome nema nuzefekte lečenja. U većini slučajeva lečenje podrazumeva izmenu načina života (izbegavanje situacija koje mogu provocirati napade ili biti opasne ukoliko do njega dodje), te upotrebu lekova (antiepileptici). Od svih pacijenata 60-80% neće imati napade uz odgovarajuće lekove. Ostali imaju tzv. rezistentnu epilepsiju i kod njih lečenje ima za cilj da se barem smanji broj napada.
Ukoliko se napadi ponavljaju bez pauze, izmedju njih, to se zove epiletički status i predstavlja urgentno stanje.
Ukoliko se napadi dugo ne ponavljaju lekovi se mogu postepeno ukinuti. Takodje ako se napadi javljaju retko i izazvani su poznatim provocirajućim situacijama lečenje nije obavezno. (npr febrilne konvulzije).
Hirurško lečenje epilepsija
Kod refrakternih epilepsija sprovodi se dodatno sofisticirano ispitivanje da bi se odredilo da li je pacijent kandidat za neurohirurško lečenje. Dijagnostički protokol treba da odgovori na sledeća pitanja:
- Da li se radi o fokalnoj epilepsiji ili ne?
- Da li se može detektovati fokus?
- Da li je fokus u slepoočnom režnju ili van njega?
- Da li se mogu isključiti deficiti od operacije?
Dijagnostički protokol obuhvata:
- Detaljnu anamnezu i neurološki pregled
- MR snimak često prikazuje promene koje se ne vide na CT snimku, a predstavljaju fokus (ishodište epilepsije).
- EEG – interiktalni i iktalni, kao i EEG za 24h (video EEG) pomažu u detekciji fokusa. Ukoliko standardne metode ne prikažu fokus mogu se hirurški postavljati posebne elektrode u mozak.
- Psihološki testovi
- Testovi u detekciji dominatnih centara za govor i memoriju. Time se sprečava neurokognitivni deficit nakon operacije.
Neurohirurško lečenje se sprovodi:
- Ukoliko se radi o sekundarnoj epilepsiji sa primarnom bolešću koja se može operisati (tumor, absces mozga, intrakranijalna krvarenja,…). Često se lečenjem primarnog uzroka može izlečiti epilepsija, ali ne uvek.
- Ukoliko je epilepsija rezistentna na lekove (2-3 god nakon savremenog tretmana), a postoji fokus. To je domen Funkcionalne neurohirurgije koja se sprovodi u specijalizovanim centrima. Fokus je deo mozga u kome se generišu impulasi i šire dalje u mozak da bi došlo do epiletičnog napada. Fokus je načešće lokalizovan u srednjim (limbičkim) strukturama slepoočnog i čeonog režnja mozga, ali može biti lokalizovan bilo gde u njegovoj kori. Veliki broj generalizovanih napada je generalizovana fokalna epilepsija.
Postoje tri vrste operativnog lečenja epilepsije:
- Ukanjanje fokusa- lesionektomija, kortikotomija, lobektomija, hemisferektomija (kada je hemisfera inače neaktivna posle velikih oštećenja u ranom detinjstvu). Ova grupa metoda ima superiornije rezultate od sledeće dve.
- Presecanje veza izmedju fokusa i ostalih delova mozga. (sekcija korpus kalozuma, subpijalno presecanje puteva). Obe metode se mogu vršiti u delovima mozga u kojima se ne nalaze elokventne regije. (moždani centri čijim oštećenjem sigurno dolazi do deficita).
- Električna stimulacija, implantiranim stimulatorima, nervus vagusa ili delova malog mozga kojima se smanjuje epiletička aktivnost mozga.
Najčešći neurohirurški metodi u lečenju epilepsije
Lezionektomija – podrazumeva uklanjanje fokusa vidljivog na MR snimku, kao što su gliom, kavernom, glioza, atrofija korteksa,…. Pored ovoga, ukoliko je moguće, vrši se uklanjanje i nekoliko okolnih milimetara korteksa. Ova metoda se radi ukoliko je lezija izvan temporalnog lobusa i ima odlične rezultate.
Resekcija (bezbedno uklanjanje dela) slepoočnog (temporalnog) lobusa – Ukoliko je opisana lezija u temporalnom lobusu vrši se lezionektomija i resekcija temp. lobusa. Resekcija temp. lobusa podrazumeva odstranjenje temporalnog pola i hipokampusa. Smatra se da hipokampus predstavlja često mesto fokusa, a učestvuje i u njegovom širenju i amplifikaciji. Druga varijacija ove operacije je uklanjanje samo amigdala i hipokampa. Morbiditet (najčešće poremećaj govora i/ili kvadrantanopsija) nakon operacije nije visok i iznosi oko 0,5%. Ova operacija daje najbolje rezultate (dobri rezultati u 80%). U slučaju da je na MR snimku vidljiva mezijalna temporalna skleroza ili atrofija hipokampa izlečenje se postiže u čak 90%.
Sve ostale metode se rade redje i imaju lošije rezultate.
Diskinezije
U okviru funkcionalne neurohirurgije tretiraju se diskinezije. One se najčešće manifestuju kao suvišni pokreti i/ili pojačan mišićni tonus. Pokreti delova tela su regulisani ekstrapiramidalnim sistemom koji je predstavljen velikim brojem jedara i puteva duž celog CNS-a. Centralno mesto zauzimaju bazalna jedra (globus pallidum, putamen i nucleus caudatus).
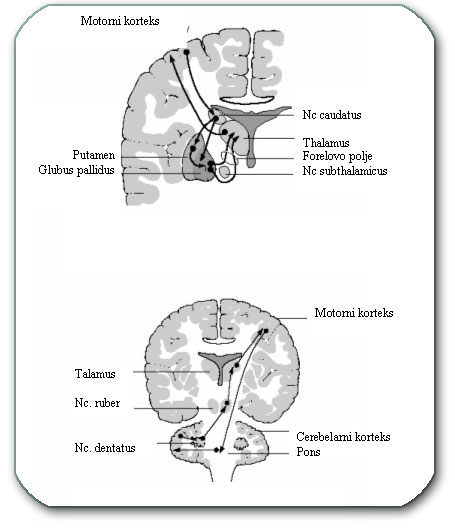
Ekstrapiramidalni sistem kontroliše finoću i koordinaciju pokreta zahvaljujući finom balansu izmedju ekscitatorne i inhibitorne funkcije pomenutih jedara.
U okviru lečenja ekstrapiramidalnih poremećaja najviše se koriste medikamenti. Samo ukoliko lekovi ne deluju koriste se hirurške metode koje isto za cilj imaju da ponovo uspostave narušenu ravnotežu. Ovo se postiže lezijom ili stimulacijom pojedinih jedara ili puteva. Stimulacija se danas češće vrši i podrazumeva postavljanje elektrode u regiju mozga, te izvora impulsa u potkožno tkivo trbuha. Danas se u lečenju pojačanog spasticiteta koristi Baclofen koji se može aplikovati u kičmeni kanal pomoću posebnih pumpica koje se postavljaju pod kožu, najčešće u predelu trbuha. Ovim se mogu preciznije dozirati i davati manje doze Baclofena. U tabeli su navedene najčešće indikacije i tipovi operacija.
| Bolest- znak | Neurohirurška metoda |
| Parkinsonova bolest (sindrom)- tremor |
|
| Esencijalni tremor (Tremor usled lezija mozga lošije reaguje na lečenje od esencijalnog tremora.) |
|
| Chorea i atetoza nakon lezija mozga |
|
| Hiperspasticitet nakon lezija mozga |
|
| Spastična paraplegia nogu |
|
| Hemiballismus |
|
| Dystonia |
|
| Spastični tortikolis |
|
Javite se!
Zakazivanje video konsultacije se sprovodi slanjem poruke sa kratkim objašnjenjem problema na mail, WhatsApp ili Viber. Pozivi nisu aktivni. Konsultacije se plaćaju i veoma su uspešne.
Pre nego nas kontaktirate molimo Vas pročitajte našu Politiku privatnostiiUslove korišćenja.
Dodatni izvori informisanja

