Tražite brz savet od stručnjaka >> online konsultacije
Vratna diskus hernija- poslušaj najvažnije u 5 min
Bolesti vratnog dela kičmenog stuba su mnogobrojne i uglavnom počinju različitim bolnim sindromima. Najčešće je prisutan bol u vratu sa ili bez širenja u glavu, rame i ruku (cervikalni sindrom-syndroma cervicale, sy cervicocephalicum, sy cervicobrachiale). Kod uznapredovale bolesti, a nekad i od samog početka, mogu se javiti znaci oštećenja kičmene moždine i/ili početaka (korena) nerava (mijelopatije i radikulopatije). One se manifestuju slabošću, utrnulošću, peckanjemi/ili nespretnošću u predelu ruku i nogu. Često postoji i osećaj vrtoglavice i nestabilnosti, naročito pri nekim pokretima u vratu.
Ukoliko se javi neki od ovih simptoma pacijent će biti upućen kod specijaliste (neurohirurga, neurologa ili fizijatra) koji će ga detaljno neurološki pregledati i nakon toga odrediti dodatna ispitivanja. Najčešća dodatna ispitivanja su: rentgenski snimak dela kičme u raznim projekcijama; elektromiografija (EMG, EMNG) kojom se odredjuje stanje živaca i mišića; somatosenzorni evocirani potencijali (SSEP) kojim se odredjuje stanje kičmene moždine i živaca; snimak obolelog dela kičme kompjuterizvanom tomografijom (CT kičme) ili češće magnetnom rezonancom (MR). U obzir dolaze i druge dijagnostičke metode.
Tokom dijagnostike posao neurohirurga je da utvrdi: tip bolnog sindroma, tip neurološkog deficita i da li su oni izazvani uzrocima koji se hirurški leče (pritisak na nervne strukture i/ili nestabilnost). Broj dijagnoza koje se ovim metodama mogu ustanoviti je velik. Neke postavljene dijagnoze ukazuju samo na tegobe (npr sy cervicale- bol u vratu); neke na oštećenja nervnih struktura (npr radiculopathia), a neke ukazuju na uzrok tegoba (npr. diskus hernija, discus hernia, Protrusio disci,…). Brojne dijagnoze predstavljaju ustvari sinonime (npr. hernijacija diska i diskus hernija- hernia). Primer različitog nivoa dijagnoza kod istog pacijenta može biti: degeneracija i naprezanje diska dovode do protruzije dela diska (protrusio disci), koji pritiska na koren živca i oštećuje ga (radiculopathia). Ovo se kod pacijenta manfestuje bolom u vratu i ruci (cervicobrachialgia). Znači ovaj pacijent će kod lekara dobiti dijagnozu cervicobrachialgia, kod neurologa i dijagnozu radiculopathia, a nakon snimanja kičme magnetnom rezonancom biće postavljena i dijagnoza discus hernia. Tek sve ove tri dijagnoze zajedno odslikavaju pravo stanje pacijenta.
U daljem tesktu ćemo obraditi: najčešće bolne sindrome, najčešće neurološke deficite i najčešće uzroke bola i deficita
Bolni sindromi mogu imati različite i često udružene uzroke. Na početku bolesti dominiraju tzv. miofascijalni bolovi. Obično se manifestuju kao bol u vratu ili duž kičmenog stuba. Oni nastaju zbog upale i grča u brojnim mekim tkivima npr. u mišićima, ligamentima, kapsulama zglobova i pripojima ovih struktura. Ovi bolovi su povezani sa: nepravilnim držanjem kičme; traumama; slabim mišićima koji drže posturu (duboki mišići oko kičme, mišići ledja, vrata i trbuha,…); stalnim opterećenjem kičme (prekomerna telesna težina, opterećenja na poslu, nepravilni pokreti saginjanja i dizanja tereta, nepravilno i dugotrajno sedenje, tokom sportskih aktivnosti,…). Takodje bolest može početi i u okviru raznih reumatskih bolesti ili nakon povreda. Tegobe vezane za kičmeni stub su česte u bolestima koje napadaju veći broj organa npr. sistemske autoimune bolesti, osteoporoza, neke bolesti krvi, maligne bolesti, bolesti koje duže vreme dovode do smanjenog kretanja,…. Mnoge bolesti okolnih organa mogu izazivati bol koji imitira bolesti kičmenog stuba (štitna žlezda, grlo,… ). Gorenavedene bolesti se obično neurohirurški ne leče i redje izazivaju neurološka oštećenja.
Ukoliko hronični bol dugo traje on može postati bolest za sebe. U tim slučajevima, i kada se izleči uzrok bola, bol ostaje. Ovo se tumači različitim promenama u nervnom sistemu (tkivima oko kičmenog stuba, korenu živca, kičmenoj moždini, čak i u mozgu). Do ovih promena dovodi primarni uzrok ali i dugotrajno trpljenje bola. Zbog toga je važno da se, poštopoto, spreči da značajan bol neprekidno traje duže od 3-6 meseci.
Neurološki deficiti mogu biti u vidu oštećenje korena živaca za ruke zbog pristika na njih(radikulopatija) ili oštećenje vratnog dela kičmene moždine (mijelopatije). Vratna radikulopatija se najčešće manifestuje: bolom koji se širi u rame i ruku; utrnulošću i mravinjanjem najčešće u prstima šake; slabošću jedne ili više grupa mišića na jednoj ili obe ruke, praćenih atrofijom mišića. Mijelopatija se najviše manifestuje na nogama u vidu njihove slabosti, nespretnosti i utrnulosti.
U nerohirurgiji je važno ustanoviti 3 tipa procesa na kičmi, koji dovode do bola i neuroloških oštećenja, a koji se mogu lečiti hirurški. To su: a- patološke promene koje vrše pritisak na nervne strukture (kičmenu moždinu ili korene živaca); b- nestabilnost delova kičmenog stuba i c- drugi, hirurši rešiv, uzrok bola.
Najčešće patološke promene koje vrše pritisak na nervne strukture nastaju kao posledica degenerativnih promena unutar kičmenog stuba (diskova, pršljenova, zglobova, ligamenata,…). Redje su posredi tumori, infekcije, urodjene anomalije, povrede,… Ove promene najčešće, pored bolova, izazivaju i neka neurološka oštećenja.
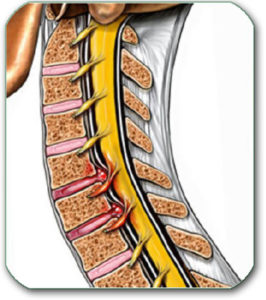
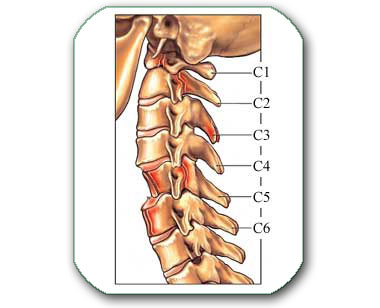
Degenerativne promene mogu zahvatiti diskove. U njima, tokom godina, dolazi do «zamora materijala» kao posledica opterećenja i lošijeg sastava diska (disk manje otporan na ponavljana opterećenja se može naslediti). Disk se sastoji iz središnjeg dela (nucleus pulposus) koji služi kao amortizer, a bogatiji je vodom i perifernog prstena koji daje čvrstinu disku. U slučaju degeneracije središnji deo gubi vodu, periferni prsten puca i dešava se slučaj kao na slici ispod. Tada dijagnoza procesa na kičmi može da glasi: hernijacija diska, Protrusio disci, Prolapsus disci, ekstruzija diska, diskus hernija, diskus hernia, discus hernia, kičmena kila,… U kliničkom smislu ovo može da odgovara dijagnozama: Radiculopathia, Radiculomyelopathia, Sy cervicobrachiale, … Diskovi imaju naziv prema pršljenovima izmedju kojih se nalaze- C2-C3, C3-C4, C5-C6, C7-Th1.(ili C2C3, C3C4, C5C6, C7Th1)
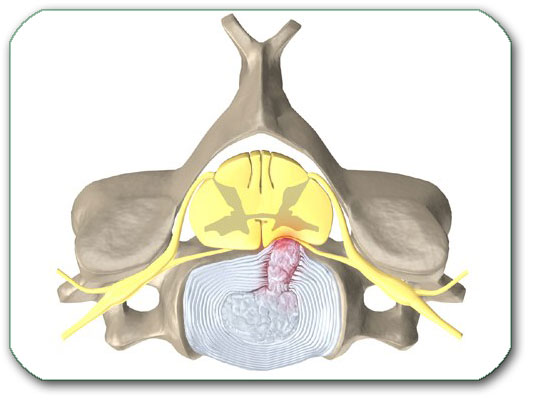
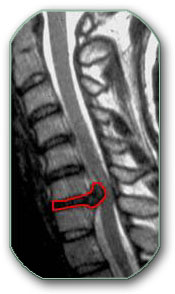
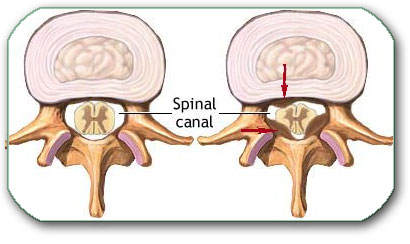
Degeneracija pršljenova dovodi do koštanog suženja kanala što se zove spinalna stenoza. Odgovaraju joj pojmovi: Stenosis canalis spinalis centralis i Stenosis recessuss lateralis. Suženje izazivaju najčešće različiti koštani izraštaji sa delova pršljena ( Pojmovi koji se za ovo vežu su spondiloza- spondylosis, spondilartroza- spondylarthrosis, osteofiti,…).
Slika prikazuje poprečni presek grudnog pršljena. Levo se vidi kičmeni kanal normalne širine, a desno je kanal sužen koštanim izraštajima označnim strelicama
Stenoza je češća u vratnom delu kičme, a diskus hernija u slabinskom delu kičme. Grudna kičma je redje zahvaćena ovim procesima. Lečenje može biti simptomatsko, fizikalno ili hirurško. Cilj lečenja je da se deo koji vrši pritisak na nervnu strukturu „odmakne“ od nje. Glavno je pitanje, ako pacijent ima dijagnozu -diskus hernija, „operacija ili ne“? Ukoliko pacijent zbog diskus hernije ima samo bol treba probati sve metode terapije bola pre odluke za operaciju. Ukoliki se bol pravilno leči većina diskus hernija ne zahteva operativno lečenje. Ukoliko je indikovana operacija se sprovodi pristupanjem disku „od napred“ ili „od nazad“.
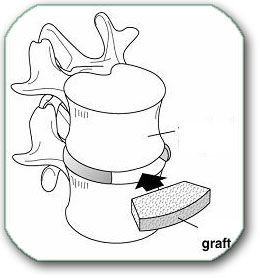
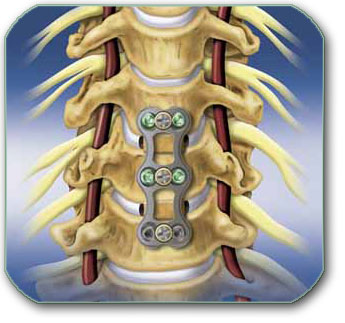
Kod vratne kičme, ukoliko dominira rast koštanih izraštaja (osteofita), najčešće se radi odstranjenje kompletnog diska i koštanih izraštaja operacijom od napred. Umesto odstranjenog diska ubacuje se transplantat karlične kosti, veštački materijali (npr struktura zvana kejdž, cage,…) ili proteza.
Rezom na prednjem delu vrata (dužine oko 4 cm) se pristupa prednjem delu kičme. Odstrani se disk. Umesto njega se postavi zamena i rana se ušije tako da se, posle par meseci, rez ne primećuje.
Rentgenski snimak vratne kičme posle operacije diska- Odstranjeni diskovi zamenjeni disk protezama.
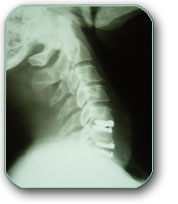
Ukoliko u predelu vrata postoji samo diskus hernija može se raditi operacija od nazad slično kao u slabinskoj kičmi. (laminectomia, interhemilaminectomia, laminoplastica,…)
Uklanjanje lamine (zadnjeg dela pršljena) sa pršljenova C4,C5 i C6. (laminectomia)
Nestabilnost kičme podrazumeva svaku promenu odnosa izmedju pršljenova koja vodi ka poremećaju posture, bolovima i/ili neurološkim oštećenjima. Ona je najčešće rezultat povrede ili degenerativnih promena. Ona Nestabilnost se dijagnostikuje rentgenskim, CT i MR snimcima. Nakon toga se odlučujemo da li nestabilnost da lečimo operativno i kojom metodom.
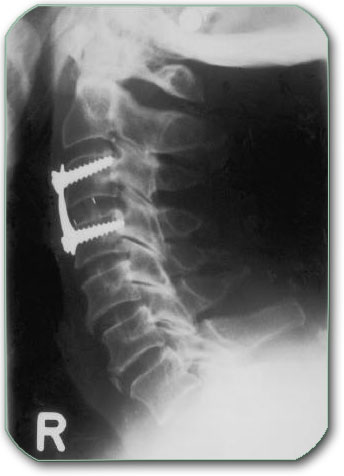
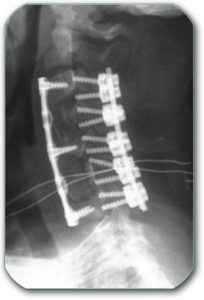
Lešenje
U dobro odabranim slučajevima bol se hirurški uspešno reši (nestaje ili se znatno smanji) u 90% slučajeva. Ukoliko se na vreme operiše značajno se popravljaju i oštećenja živaca i kičmene moždine (slabost, utrnulost, nespretnost).
Postoji nekoliko razloga lošeg terapijskog efekta u lečenju hroničnog bola koji se ponavljaju kod mnogih pacijenata.
Operativno lečenje dovodi do stabilizacije kičme i uklanja pritisak na nervne strukture. Ovim se smanjuje bol i sprečava dalje propadanje nervnih elemenata. Ipak mogu zaostati tegobe zbog već izazvanog oštećenja nervne strukture, ali i zbog postojanja udruženih bolesti. One podrazumevaju bol koji nije izazvan pritiskom na koren živca ili nestabilnošću. Ova bol je opisan u uvodnom delu teksta. To su npr: miofascijalni bolovi, hronični bol od prethodnog oštećenja korena živca koje je dugo trajalo i drugi tipovi bolova. Pored ovoga nakon operacije ostaju faktori rizika: prekomerna telesna težina, slabost mišića koji stabilizuju kičmeni stub, nepravilni pokreti i dizanje tereta, nepravilno držanje,… Ove i druge promene izazivaju smanjenu pokretljivost u raznim zglobovima. U tom slučaju se nakon operacije sprovodi terapija bola.
Oštećeni nervi i kičmena moždina, se manjim delom odmah oporave nakon uklanjanja pritiska na njih. Za oporavak zaostalih neuroloških deficita (slabost mišića, utrnulost, nespretnost, peckanje,…) potrebni su vreme i dodatne terapijske metode. Obično se 75% oporavka dogodi u prvih 6 meseci. Ukoliko je neurološko oštećenje bilo veće i duže trajalo, pogotovo kod starijih ljudi, utoliko će više trajnog deficita zaostati.
Operativno lečenje kičme je uvek samo deo terapije. Pre, a pogotovo posle operacije, potrebne su i druge metode lečenja. Dominantno mesto zauzimaju simptomatska i potporna terapija, te fizikalno lečenje i menjanje navika pacijenta. Simptomatska terapija je obično terapija protiv bola i upale (antireumatici, nesteroidni analgetici – Movalis, Nimulid, Diklofenak,,…), te protiv grča mišića (Benzodiazepam, Tetrazepam,…). Potpora regeneraciji nervnih tkiva podrazumeva upotrebu različitih lekova. Ovi lekovi su često skupi i njihov terapijski efekat nije presudan, a često nije ni dokazan (različiti preparati B vitamina, OHB-12 inekcije,…).
Metode fizikalog lečenja su brojne, a izdvajamo značaj kineziterapije uz edukaciju pacijenata u vezi faktora rizika. Da bi se naglasio značaj poslednjeg često se ustanove koje se bave lečenjem bolova u kičmi nazivaju „Back school“. Pored njih postoje elektroterapija, magnetoterapija, laser, zagrevanje, masaža i alternativnije metode- akupresura, hiropraksija, akupunktura,… Ove alternativne metode lečenja su u svetu više zastupljene nego kod nas. Važno je znati da i za njih terapeut mora biti edukovan i stručan, te da ih ne treba forsirati kada postoje uspešnije metode lečenja. Pacijentima često nije jasno da i ove metode imaju kontraindikacije i štetne efekte.
vise o vratnoj diskus herniji saznajte na strani.